お腹の赤ちゃんに病気があったらどうしよう…
例えば
- ママが高齢妊娠・高血圧・甲状腺・糖尿病などの病気がある
- 前の出産で赤ちゃんに異常が見つかったことがある
- 不妊治療を受けていた
- 『いつも健診で赤ちゃんの顔が見えない』と言われる
- こころに抱えている不安をとり除きたい
そんな不安をおもちのママにぜひ胎児ドックをおすすめします。
当院の胎児ドックとは?
日本超音波医学会認定の超音波専門医で日本産科婦人科学会認定の産婦人科医師がゆっくり時間をとって細かく診察する検査で、初期ドックではダウン症や18トリソミー、13トリソミーの染色体の変化の確率を計算したり、心臓、頭、お腹の中など大きな病気がないかなどを検査します。中期、後期ドックでは赤ちゃんの頭から足の先まで変化や異常がないか50項目以上をチェックします。万が一異常が見つかったとしてもどうしたら良いのか妊娠週数に応じてアドバイスさせていただきます。
当クリニックでは赤ちゃんの姿勢や向きを理由に見えないということがほとんどありません。ママの満足いく『今日の赤ちゃん』に逢ってお帰りいただきます。
たくさん種類があって「どれを受けたらいいかわからない!」
というママはまず妊娠12〜13週頃の初期ドックをお勧めいたします。
当院の胎児ドック
妊娠期間中において母子にとって可能な限りの最良の超音波検査及び診断を提供いたします。
赤ちゃんのからだに命に関わるような大きな異常がないか調べます。仮に病気が見つかったとしても産まれるまでに診断がわかればより良い対処の方法を考えることができますし、病気の兆候が見つからなければ安心して妊娠生活を過ごすことができます。
初期ドックでは計測したデータを使って今回の妊娠での21トリソミー(ダウン症)や18トリソミー、13トリソミーなどの染色体変化の確率を推定する検査も行います。
くびのむくみ(nuchal translucency : NT)について
NTは妊娠11週1日から13週6日までに胎児後頸部にみられる透明帯の厚さのことで一般に「くびのむくみ」とも呼ばれています。1990年代にイギリスで妊娠初期に胎児の「くびのむくみ」が増加している胎児にダウン症を始めとする染色体異常が増加していたことがイギリス Kings Collageのニコライデス教授(Kypros Nicolaides)によって示されました。
この研究をきっかけに現在イギリスを含む欧米の先進国や本邦でも一部の大学病院や周産期母子医療センターにおいては妊娠初期に超音波検査スクリーニングを行う国が増加していて妊婦健診で行う検査項目となっている国々も存在します。
しかし日本ではまだ正確に評価できる施設(医師)でかつ日常的に検査を行っている施設は少数です。検査可能と記載されていても検査数は実際1日1人とか2人など非常に限られていたり、その産院や病院で分娩するママに限るなど制約も存在するようです。当院では開院日は毎日利用可能です。
使用するのは最新の超音波機器(GE社VOLUSON E10)に最新のソフトウエア(2020年版)を使用しています。注意が必要なこととしてNTは染色体が正常の児にも起こる変化であるということ、そしてこのむくみは染色体異常のあるなしに関わらず妊娠15~18週頃には消失することが多くあとになってからでは判断ができません。
NT肥厚の病態としては胎児心不全、リンパ系の発達遅延、圧迫、貧血、低タンパク、感染などが関係すると考えられており、21トリソミー、18トリソミー、13トリソミーなどの他にターナー症候群、三倍体、など多くの染色体や遺伝子に関わる病気で認められます。
染色体の変化の可能性が高い場合には絨毛検査や羊水検査などの確定検査が必要になってきます。NT肥厚がみられて染色体が正常だった場合特に心臓などの形の異常の評価は重要で、その他にも異常が見つかる場合があり引き続きフォローアップが必要です。
ただ、通常の染色体検査(G分染法)で検出可能なサイズは3〜5Mbと言われていてそれ以下のサイズの変化は見つからないことになってしまいます。ですからG文染法で結果が正常核型という結果だったとしても全ての異常や変化がなかったことにはなりません。くびのむくみの他にも超音波検査で異常や変化が見つかった場合にはもう少し詳しいSNPマイクロアレイという検査(50kb程度まで)を行うと異常が見つかる頻度が約6%増えるという報告もあり、その中には微小欠失・重複や片親性ダイソミーと呼ばれる変化が含まれます。SNPマイクロアレイ検査まで行うのかよく考えなければいけません。
初期ドック
わかることは?
赤ちゃんの大きさや「くびのむくみ」(NT)、鼻骨、静脈管血流、三尖弁逆流、赤ちゃんの心拍数など測定された結果と母体年齢に基づいて胎児についてのリスク計算をおこない、21トリソミー(ダウン症)や18トリソミー、13トリソミーなどの病気の確率を計算します。
結果は〇〇〇分の1の確率という形で表示されます。〇〇〇の数字が大きいほど病気の確率が低いということになりますし、一方で〇〇〇の数字が小さいほど病気が起こる確率が高いということになります。
他に当院初期ドックでは赤ちゃんの体に大きな形の異常がないかもあわせて検査を行います。それは非常に重要で頭部や四肢、臓器に大きな病気がないかを調べます。仮にダウン症などの染色体変化のリスクは低くても頭蓋骨がなかったり、四肢や内臓に大きな症状や変形などが見つかって命に関わる重大な病気が見つかることもあります。
ですから当院の胎児ドックは測定だけを行って確率計算を行うだけの検査ではありません。
検査項目は?
確率計算に必要な項目
- 心拍数
- 胎児のサイズ計測(頭臀長 CRL)
- くびのむくみの厚さ(Nuchal Translucency : NT)
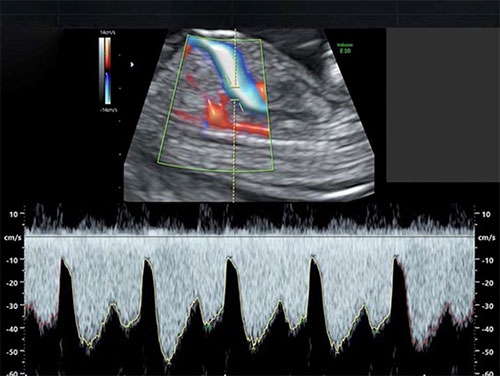
- 心臓の弁の逆流の有無
- 鼻の骨の有無
- 静脈管血流(肝臓の中を通る血管の血流)
赤ちゃんの体の基本観察項目
頭の骨があること、左右対称性、脈絡叢、目や口の周りの骨(目の入る部分が二つあること、鼻やお口の確認 下あごや耳の発達具合 後頭部のすき間サイズ(IT)
腕や足が2本ずつ、手の位置、関節部分の曲がり方など
心臓のかたち、心臓の軸、心臓につながる血管の位置
背骨、横隔膜、胃、膀胱、腎臓、外性器(女児、男児)
胎盤、臍帯など 胎盤のもとになる絨毛という組織の位置、臍帯の付着している位置、前置血管の有無、2本の臍帯動脈など
妊娠11週以降にはほとんどの臓器が形づくられており、実に多くの胎児の異常を診断あるいは疑うことが可能になってきました。
妊娠初期で見つかる主な疾患
脳瘤、無頭蓋症、全前脳胞症、脈絡叢嚢胞、胎児水腫、ヒグローマ、臍帯ヘルニア(妊娠12週以降)、腹壁破裂、口唇裂、口蓋裂、二分脊椎、仙尾部奇形腫、大血管転位、左心低形成、心内膜床欠損、心室中隔欠損症、ファロー四徴症、心臓逸脱症、多脾症、無脾症、エブスタイン奇形、食道閉鎖、横隔膜ヘルニア、巨大膀胱、body stalk anomaly、タナトフォリック骨異形成症、臍帯単一動脈、四肢の欠損、羊膜索症候群など
確率計測は英国のFMFという胎児超音波研究所の妊娠初期のライセンスが必須です。
FMF (The Fetal Medicine Foundation)ホームページ
どんな人が受ける検査?
高齢妊娠などで胎児の染色体の病気が心配な人、前の妊娠で赤ちゃんに染色体変化などがみつかった人、羊水や絨毛で染色体の検査を考えている人、いずれも当てはまらないが赤ちゃんの病気がもしあるとしたら早く見つけて欲しいと心配している人が対象の任意の検査です。母体年齢が上がれば一部の染色体変化が起こる確率が上昇します。でも年齢が若くてもくびのむくみが大きかったり、鼻骨が見えなかったり、心臓の弁逆流などが起こると染色体の変化の確率は上昇します。
どんな検査するの?
この検査は超音波検査で妊娠12週〜13週6日までに行います。内容は胎児の計測、むくみ(NT)の測定、鼻骨の観察、静脈管(肝臓の中の血管)の観察、三尖弁(心臓の中にある弁)逆流の有無を観察して総合的に判定します。
メリットは?
高齢妊娠で染色体検査を考えていた、あるいは予定していた人でも検査の結果で低リスクという結果であった場合には「染色体検査行わなくてもいいのでは」と考えられる場合があります。
一方で年齢が高齢ではないが「くびのむくみ」が厚かったりした場合高リスクという結果になることがあり、染色体検査を「考慮した方がいい」場合があります。この検査は妊娠12週〜13週で行うもので結果もその日にわかります。
デメリットは?
超音波検査なので胎児への影響はありません。
検査時間は?
約30分です。赤ちゃんの向きや子宮の状態によってさらに時間がかかる場合があります。
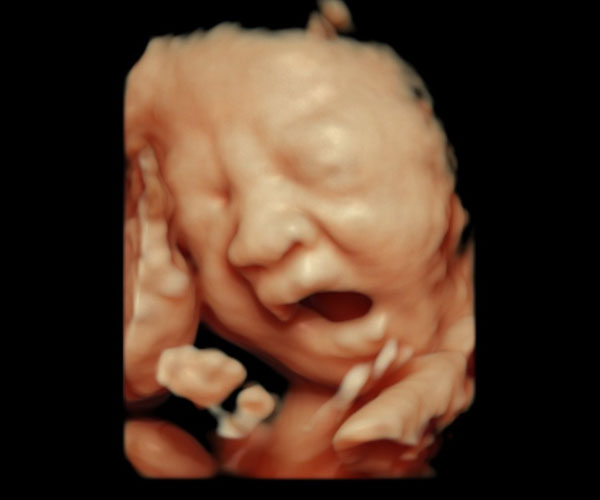
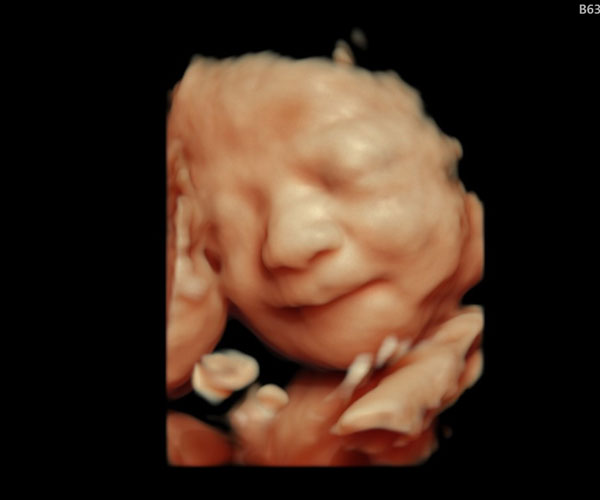
3D/4Dエコーはありますか?
はい、おこないます。3D/4Dエコーとさらに進化した3D/4D HD Live というモードで撮影も行います。Tricefyというクラウドサービスを行なっており、最後に3D/4D動画などをご自身のスマホに転送いたします。カラーでプリントした写真もお渡しします。
Tricefyとはクラウドを通じて画像や動画を転送するシステムのことです。
Tricefy の詳細はこちら
もともと病院間でデータのやりとりを行う目的で開発された非常にセキュリティーに優れた画像転送アプリです。このシステムを通じてスマホに画像や動画の転送を安全に行います。
初期血清マーカー組み合わせテスト(OSCAR)
どんな検査?
この検査は血液検査で12週〜13週で行うもので通常初期ドックの後に行なって検査の感度を上げる検査です。内容は胎児の計測、むくみ(NT)の測定の加えてママの血清マーカー(PAPP-A, freeβhCG)を組み合わせて総合的に判定します。 21トリソミー (ダウン症)、18トリソミー、13トリソミーなどの病気の確率がわかります。初期ドックで算出した方法と違う方法で確率を算出します。結果は1〜2日ほどでわかります。
どんな人が受ける検査?
初期超音波スクリーニング検査の結果が胎児の病気を疑うようなもので無かった(低リスク)が、さらに信頼できる検査も受けてその精度を上げたい場合や、羊水や絨毛検査を受けるのは抵抗があるが血液検査なら考えてみるといったママが対象の任意の検査です。
メリットは?
初期ドックを受けてさらに精度を上げるために行う検査です。
デメリットは?
採血が必要です。
検査時間は?
先に初期ドックを行なっていれば採血を追加して簡単な問診を行うだけで検査可能です。この検査は1〜2日で結果がわかります。
中期ドック
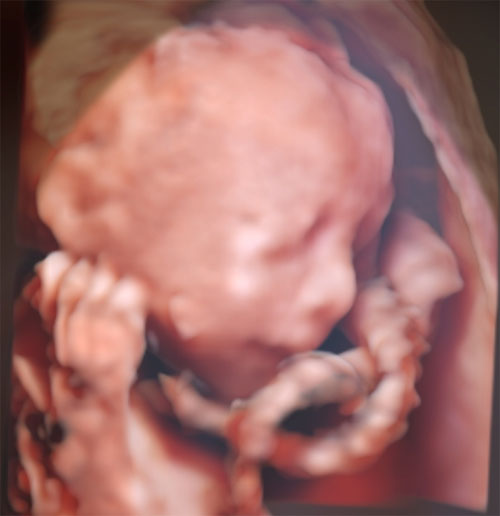
どんな検査?
とっても重要な時期の検査となります。初期ドックで大きな体の変化がないことを確認して産む選択をしたママが今後準備しておくべきことを確認する検査です。でも初期ドックを受けておられないママにとってはさらに重要な検査となります。
赤ちゃんの頭から足の先まで観察する超音波検査です。妊娠20週前後で行います。通常の妊婦健診での観察項目はクリニックによって様々ですが当院では53項目(令和3年11月現在)を1日で行います。(ISUOGという国際産婦人科超音波学会の推奨項目がおよそ40項目でそれよりよりも詳しい内容になります) 初期に赤ちゃんの異常が疑われた場合にはこの時期での確認が重要です。場合によっては症状が軽快している場合もありますが、逆に症状が増悪している場合もあり注意が必要です。
どんな人が受ける検査?
高齢妊娠、妊娠糖尿病、生まれつき心臓に病気のあったママ、妊娠高血圧、高血圧合併妊娠、膠原病、抗リン脂質症候群、甲状腺疾患などの他、赤ちゃんの生まれつきの異常がないか心配なママが対象。万が一赤ちゃんに病気が見つかった場合に早く対応すれば赤ちゃんの病気を治療したり、赤ちゃんを安全に出産、治療することが出来る可能性があります。万が一赤ちゃんに気になる兆候が見つかった場合病気の性質や程度(重症か軽症)なのかの判断をしていきます。症状が軽ければ出産に向かってがんばろうと決意していただく時期でもあります。
項目は?
- 頭部
- 頭の骨(無頭蓋症)、小脳、脳室、脳のすき間などのサイズ、脈絡叢、脳腫瘍、脳梁などの観察
- 顔
- 眼球、眼窩、鼻骨、口唇裂、口蓋裂、歯ぐき、耳の位置、下あごの観察など
- 心臓
- 部屋が4つあるか、血管の付着位置のずれ(大血管転位、両大動脈右室起始、ファロー四徴症など)、弁の逆流、異常な血管の有無、心臓の孔があいていないか(心室中隔欠損症)、血管のサイズ、心臓左右のバランス(左心低形成)、大動脈、肺動脈、右側大動脈弓、右鎖骨下動脈起始異常など
- 腹部
- 胃胞、腎臓、腸、横隔膜ヘルニア、膀胱、肛門、十二指腸閉鎖、食道閉鎖など
- 四肢
- 手足左右 指手足に5本づつ
- 付属物
- 胎盤位置、臍帯付着位置、臍帯の血管数、羊水量、外性器(女児、男児)など合計53項目
検査時間は?
約30分です。赤ちゃんの向きや子宮の状態によってさらに時間がかかる場合があります。
今まで胎児ドックを受けたことはないけど初期から受けないといけないの?
いいえ そんなことはありません。それぞれ役割があり、初期は主に命に関わる大きな体の変化や染色体変化の確率を計算します。中期では大きな体の変化はもちろん細かな体の構造上の変化がないかをお調べする検査となります。中期だけでも十分意味はあります。さらに初期ドック、後期ドックを受ければより安心です。
3D/4Dエコーはありますか?
はい、おこないます。Tricefyというクラウドサービスを行なっており、最後に3D/4D動画などをご自身のスマホに転送いたします。カラーでプリントした写真もお渡しします。
双胎の場合でも検査可能です。あらかじめご相談ください。
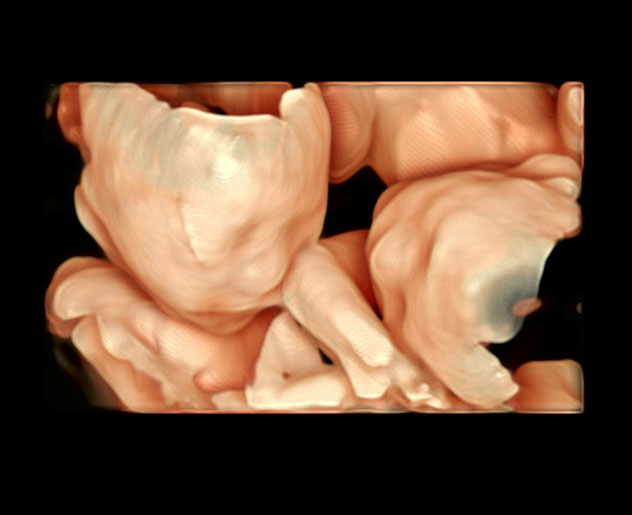
後期ドック
どんな検査?
赤ちゃんの頭の中から足の先まで観察する超音波検査です。妊娠30週前後で行います。妊娠中期でチェックした項目とほぼ同じ項目を確認します。あと中期から今までの間で順調に発育しているかも調べます(頭・大腿骨・腹囲・小脳のサイズ・脳の隙間の大きさなど約57項目)
中期と後期検査の違いは?
項目はほぼ同じですが中期で異常が見つからなくても後期に症状が出てくることもあります。
今まで胎児ドックを受けたことはないけど初期、中期から受けないといけないの?
いいえ 後期だけでも意味はあると考えています。さらに初期ドック、中期ドックを受ければより安心です。
いつも「赤ちゃんの顔がよく見えない」と健診で言われますが本当によく見えるの?
当院ではそのようなママ達の中で本当に見えないのはそのうちの50〜60人に1人程度と考えています。ただし妊娠34〜35週を過ぎてきたりすると条件によっては見えにくくなります。それは生理的に羊水が減少してくることに起因しますが、中でも病的な羊水の減少が原因であれば速やかにかかりつけ医師などとご相談させていただく必要があるでしょう。
健診で「赤ちゃんの顔がよく見えない」と言われる方も検査を受けた方がいいでしょうか?
はい、おすすめします。通常元気な赤ちゃんは顔の前に手があるのが基本姿勢です。だから健診でいつも赤ちゃんの顔がよく見えるとは限りません。でもその中には稀に顔の病気などがある場合、生まれてくるまで病気がわからないことがあります。お顔の病気は命に別状ないものから生命に関わる大きな病気の症状まで様々です。またお顔の異常は染色体変化や遺伝性症候群と深く関わりがあり、生まれてきた時あるいはその後の管理を左右する多くの情報を含んでいます。胎児ドックではそのような通常の健診では見えづらい部分まで丁寧に詳しく調べる検査です。
よく「お顔がよく見えない」と主治医の先生がおっしゃった時には大きく2パターンあると思っています。
- 1. 本当に見えていない場合
- 2. 目や鼻の穴や唇に異常がないことは確認しているがママにわかるような画像が出せない場合
したがって2の場合は医学的には問題ありません。でも1だった場合、以前に確認できていればいいのですが、確認できていなければ次はぜひ確認したいものです。でも次も1だったら、そしてその次も1だったら、が続いて出産にいたることもあります。
3D/4D撮影
ママたちのお声かけに応じまして3D4D撮影を始めました。
どんな検査?
検査ではありません。これはほぼ3D4D撮影のみを行なって純粋にママに楽しんでいただくプログラムとなります。赤ちゃんの体の変化や異常についてはわかりません。
どんな人が対象?
どなたにも受けていただけます。特に胎児ドック初期、中期を終えて「後期まで待てない」などというママにおすすめですが他院で健診中だけど「一度も赤ちゃんのお顔が見えない」とか「いつもお顔の前に手が」などとおっしゃるママにもおすすめです。赤ちゃんのすがたは白黒のエコーでも手足を動かしているのが見えたり、心臓の拍動が確認できますが、3D 4Dエコーでそのすがたをご覧になることはママやパパの愛情形成にとっても良いとされています。
時間は?
約15分です
※診断検査とは違い万が一の安全性を配慮して時間内で行います。
検査時期は?
何週でも可能ですが妊娠15週以降がおすすめです。そして何回でも撮影可能です。
スマートフォンへの転送は可能ですか?
はい、可能です。Tricefyというクラウドサービスを行なっており、最後に3D/4D動画などをご自身のスマホに転送いたします。カラーでプリントした写真もお渡しします。
スマートフォンでの撮影は可能?
はい、本プログラムではご自身のスマートフォンでの撮影も可能です。
費用は?
8,000円〜11,000円です。
【ご注意】
可能な範囲で撮影を行いますが胎児の位置や向きそしてママの体格などによってきれいに見えないこともありますのでご了承くださいませ。
「NIPT(母体血による非侵襲的出生前遺伝的検査)」について
いわゆる「新型出生前診断」のことで、母体血中に存在する胎児由来のcell-free fetal DNA(cffDNA)を用いて行う出生前検査です。母体血に含まれる胎児由来のDNAの断片を調べる検査で早ければ妊娠4週で母体血からcffDNAが観察され、分娩後2時間後にはすでに観察されなくなると言われています。妊娠中の胎児由来のcffDNAは母体血漿中の10%近くを占めていて、それらを網羅的に集めてそれぞれのDNA断片が何番由来のものかを同定していき、最終的にどの染色体のDNAの断片がどのくらい変化しているかを比較して調べる方法です。13トリソミーでは13番の染色体由来のDNAが通常のDNA断片の1.5倍の断片が見つかることによって診断するということです。
対象疾患は主に21トリソミー(ダウン症)や18トリソミー、13トリソミーの3つです。そのほかの疾患について調べる検査を行うクリニックもあるようですがその正確性などから推奨はできません。認可施設で検査をお受けになることをお勧めいたします。正しく行われたNIPTでは特に21トリソミーに関しては結果が陰性であれば実際に21トリソミーが見つかるのは母体年齢が40歳程度で1万人に1人程度と言われています。
NIPT検査を行なっていますか?
はい行なっています。2022年9月から当院でも検査を行っております。日本医学会の専門委員会である出生前検査認証制度等運営委員会におきまして2022年9月12日に当クリニックは「NIPTを実施する医療機関(連携施設)」として認証されました。
遺伝性疾患の出生前診断
標準的な染色体検査による数的な変化や染色体変化の有無だけでは診断のつかないもう少し細かな変化について検査を行います。
前の子供さんに遺伝に関連する病気が見つかった場合やママやパパに遺伝する病気があると診断されている場合などがあります。実際にはどのような検査を行うのがよいかはその病気によって変わりますのでまずはお電話にてカウンセリングのご予約をお願いいたします。当院にてご相談や認定遺伝カウンセラーによるカウンセリングも行なっています。
NIPT後胎児ドック(妊娠12週から13週)
近年新出生前診断検査「NIPT」と呼ばれる手法が急速に発展しています。21トリソミー(ダウン症)や18トリソミー、13トリソミーなどの染色体変化を調べる非確定検査ですがそれ以外の染色体変化による症状やあるいは染色体に関連のない様々な病気が多く存在します。仮にダウン症などの染色体変化のリスクは低くても頭蓋骨がなかったり、四肢や内臓に大きな症状や変形などが見つかって命に関わる重大な病気が見つかることもあります。そうのような病気の可能性を調べる検査です。
ですから染色体変化の確率を見るだけでは十分に胎児の評価が行えているとは考えません。
検査項目は当院初期ドックの基準に順ずる内容です。陰性の結果の場合には確率計算は行いませんがご希望があれば追加で可能です。ご来院の際にはNIPTの結果をご持参くださいませ。(陰性の結果の場合認可、無認可を問いません)
NIPT後のご相談(判定保留あるいは陽性)
NIPT検査をお受けになって陽性あるいは判定保留となった場合当院でご相談に応じます。検査結果をご持参ください。(認可施設、無認可施設にこだわらず対応いたします。仮に認可施設で陽性の結果が出た場合には適切なカウンセリングののちに確定検査などの提示があると思われますがその場合でも当院でもご相談は可能です)
PGT-A後(着床前検査後)胎児ドック(妊娠12週から13週)
着床前胚染色体異数性検査を行なった後に行う胎児ドックです。項目は当院初期ドックの基準に順ずる内容です。確率計算は行いませんがご希望があれば追加で可能です。もし検査結果をお持ちの方はご持参ください。(陰性の結果の場合)もし結果が陽性の場合にも胎児ドックを行ってご相談いたします。
骨盤静脈血栓スクリーニング
本邦では統計上妊産婦死亡の約10%が心臓、血管系の異常によるものと報告されています。その多くは下肢静脈血栓によるものと考えられていますが、骨盤に血栓が起こることで血栓塞栓を引き起こす可能性もあります。下肢血栓スクリーニングと違い、表面からのエコーで検出が不可能で経腟超音波検査でしか判断できません。さらに通常の産婦人科医師のエコーでは調べない範囲になり当院のオリジナルの検査になります。と言っても患者さまにすれば通常の経腟超音波検査と同じで2分くらい長めに検査を行う程度の違いです。
下肢血栓スクリーニング
本邦では統計上妊産婦死亡の約10%が心臓、血管系の異常によるものと報告されています。その多くは下肢静脈血栓によるものと考えられています。
カップルのいずれかが染色体均衡型転座の場合のご相談
およそ400人から625人に1人に起こります。本人に症状は基本的にありませんが、受精卵に染色体不均衡を生じやすく流産を繰り返すことがあります。次回妊娠時における不均衡転座の再発率を推定します。妊娠成立した場合には絨毛検査や羊水検査を行なって妊娠早期に確認検査が可能です。
Hello Baby コース(胎児スクリーニング)
Hello baby!!
週数にかかわらず検査が受けられます(妊娠14週行以降が推奨)。10ヶ月しかお腹の中にいない赤ちゃんのご様子を動画に残してみてはいかがでしょうか?
ママご自身のスマホに3D/4D動画を転送いたします。赤ちゃんの顔・性別・3D/4D動画撮影・心臓(4つの部屋・動脈)・他に羊水量・胎盤位置などのチェックを行います。(産婦人科診療ガイドライン2020レベル)
Hello baby !! plus
上記検査に加えて、更に詳しく診察いたします。週数に応じて心臓の構造や脳の構造などをもう少し詳しく検査します。(心臓の動脈・静脈・逆流の有無+脳構造など世界産婦人科超音波学会推奨レベル)
さらに詳しい検査をご希望の方は胎児ドックがおすすめです。
Pre初期ドック
妊娠8週~11週で行う検査です。
心拍数や体長、くびのむくみ、頭蓋骨、全身のむくみ(胎児水腫)、心臓の向き、四肢、外性器(生殖結節)、脊椎。
初期ドックを受けるかどうかのご相談もいたします。
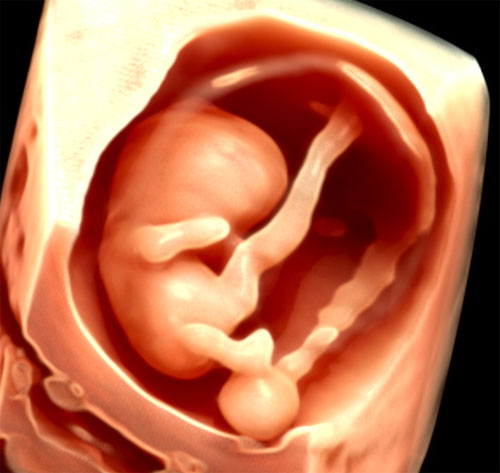
Pre Hello!!
妊娠7週~11週で行う検査です。わずか1~2cmの胎児が見える頃に行う早期の初期検査となります。心拍数や体長、くびのむくみなどもチェックして初期ドックを受けるかどうかのご相談もいたします。