出生前診断しておきたい「先天性横隔膜ヘルニア」という病気
- 2022.02.22
横隔膜ってどんな役目?
横隔膜とは 胸と腹部の間にある「しきり」のようなものです。そしてただ単に「しきり」の役目だけでなく、ヒトは呼吸をするときにこの膜を収縮や弛緩させて肺を膨らませたりしぼませたりする非常に重要な臓器なのです。
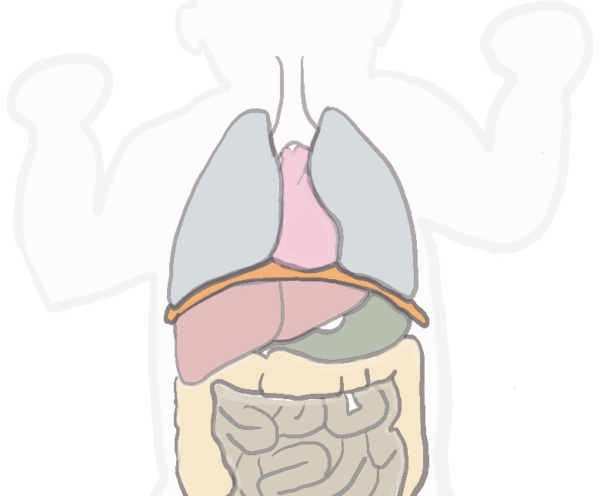
オレンジ色の部分が横隔膜です
横隔膜ヘルニアとは
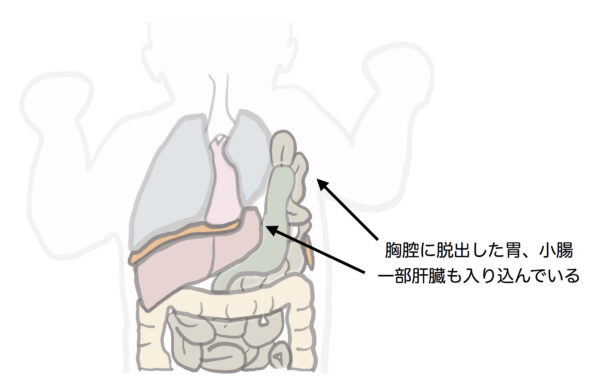
生まれつき横隔膜に欠損孔ができてしまいその部分から胃、小腸、ときに肝臓が侵入して胸腔入り込むため肺を圧迫して低形成(通常のサイズに成長できない)を起こしてしまう病気です。この病気があることを知らずに通常の蘇生処置を行うとかえって状態が悪くなる可能性のある病気です。出生前診断が非常に重要な疾患です。
頻度は?
「先天性横隔膜ヘルニア」という病気は約2200人に1人起こるといわれています。分娩の多い施設では1年か2年に1人くらい生まれるくらいの頻度です。
どんなタイプがある?
ヘルニア孔の場所によってボホダレク孔ヘルニア、モルガニー孔ヘルニア、などに分類されています。90% くらいはボホダレク孔ヘルニアといわれています。
ヘルニアの孔から胃や小腸、場合によっては肝臓なども胸腔に入り込んで行きます。一旦入り込んだ臓器はなかなか自然に外に出て行きにくくそのままになってしまうことが多いです。
病気の特徴
入り込む臓器の場所は本来肺が収まっている場所になります。左のボホダレクヘルニアの場合左の肺が収まる場所に胃、小腸などの臓器は入ってくることで左の肺が圧迫されてさらには心臓や右の肺まで圧迫し始めます。その状態が妊娠後期まで続くと左の肺は見えなくなるほど小さくなっていく場合もあります。その肺低形成のために生まれてから呼吸がうまくできないのです。さらに管理の難しい新生児肺高血圧症なども起こります。
そのまま自然に出産になった場合には肺がうまく膨らまないので体に酸素が入っていかず、数分から数時間で重症化します。
原因
よく解明されていません。約30%に染色体や遺伝子の変化が関係しているのではないかと言われています。
合併症
合併が約40-50%に認められ、もっとも頻度が高いのが腸回転異常症でそのほかに心臓、水腎症、腎無形成、小腸閉鎖、中枢神経系の病気などを合併することもあります。
最初の管理で注意するべきことは?
重症度によりますが通常気管内挿管といって空気の通る気管に管をいれて肺にだけ空気や酸素が入る状態にします。人工呼吸器による換気は強制的に送り込む方法ではなく、HFV(High freqency vetilation)というやさしく換気を行う高度な装置を使用した管理が推奨されています。
治療方法(従来の治療から最新治療まで)
治療は欠損孔をふさぐ手術を行います。重症度によって手術の方法も変わりますが手術にはお腹を切って横隔膜をお腹側から修復する方法と内視鏡によって胸から行う手術法などがあります。内視鏡の手術は高度な技術を要しますが手術創が目立ちにくい方法です。特に生まれる前から重症度の予測がある程度できるようになってきている今日、軽症の場合に選択肢として実施可能な施設もあります。
初めから高度な肺低形成や心臓の複雑な異常が合併している重症例の場合は生後数時間で死亡したり手術を受けても数ヶ月しか生きれなかったりする場合もあります。
おおよその治療成績としては(染色体変化や重篤な合併症がない)単独の横隔膜ヘルニアに関しては出生前診断があらかじめついていて、かつ適切なセンターや施設で治療を行うと約85%が生存退院できるとされています。
ただし一部出生前に診断がついていても重症例については救命が難く、特にリバーアップ(Liver up)といって肝臓までもが胸腔に脱出しているような場合は肺への圧迫がさらにきつくなるために生まれてから肺が膨らみにくく治療が思うようにいきませんでした。しかしそんな重症例への取り組みが始まっています。
胎児手術という方法です。新しい試みとして日本でも始まっています。重症例に限ってですが胎児鏡下バルーン気管閉塞術(FETO : Fetoscopic Endoluminal Tracheal Occlusion)という手技を行うことで予後が改善したと報告されています(成育医療センター 東京)。これは胎児鏡を使って赤ちゃんの口の中を通って気管の中にバルーンを挿入して一時的に留置します。そうすると肺にたまってくる浸出液が外に漏れ出ることがないため肺が自然に膨らみやすく外からの圧迫に対して抵抗性ができるために肺の低形成が起こりにくいという理屈に基づく治療です。10数年前にすでにヨーロッパなどでは行われていましたが当時学術集会で初めて映像を見たときには私もびっくりしたものです。胎児鏡で赤ちゃんの体や顔が見えたと思ったらお口の中に入っていき、喉頭蓋という気管の入り口が現れたと思ったらさらにその中に入っていき、バルーンが膨らんで、バルーンを切り離したらあとは来た道を戻っていって手術終了です。まるで映画のような映像に学会場ではあちらこちらで「うゎぁー!」と声が上がっていました。特に順調に終わった手術症例だったと思いますが手術という割に赤ちゃんは何一つ出血するわけでもなく低侵襲で終了する胎児に優しい手技だと感じられました。編集されているとはいえお見事な手術操作でした。原則バルーンは34週頃に抜去するためにもう一度胎児鏡を行う必要があったり、万が一の時の緊急帝王切開では特殊対応(EXIT)が必要なのでこの手技で出産できる施設は限られます。
この病気の注意点
まず治療を理解する上で通常出産の際に赤ちゃんが泣いてくれなかったり呼吸ができない時の対処法として学ばなければならない基本中の基本である蘇生法(NCPR)で推奨しているやり方によると、そのような場合には「人工呼吸を行う」と書かれています。人工呼吸とはマスクを赤ちゃんのお口や鼻に密着させて空気をバッグで押し込んで人工的に換気をさせることです。この方法はマスターすれば簡便でとっても蘇生に効果のある方法なのですが実は横隔膜ヘルニアの赤ちゃんに対してはできれば避けたい方法になります。
この方法では比較的簡便に肺に空気を届けることができる方法なのですがデメリットは胃や腸にも少し空気が入り込んでいくことです。通常の蘇生でも難渋した場合にそれが問題になることもありますが、もしも横隔膜ヘルニアの場合には胸腔に入り込んだ胃や腸が胸の中で空気で広がって肺や心臓がさらに圧迫するため赤ちゃんの状態がかえって悪くなる場合があるのです。
しかし出生前診断がついていない場合にはそんなことはわかりませんから生まれてすぐ呼吸ができない赤ちゃんが目の前にいれば助けたい一心で立ち会った産科医が慌てながらも基本に忠実に蘇生を行なっていくと(この手技もいつでもすぐにできるようにするのにかなりのトレーニングを積まなければなりませんが)状態が良くなるどころかむしろ悪化させてしまうこともあります。
一方出生前に診断がついていれば小児科あるいは新生児科の上級医が入念に準備した上で蘇生を担当してくれます。しかも生まれる前からどういった順番でどの処置や治療を行うかまで事前に打ち合わせ済みなのでけして慌てることがありません。おそらくあっという間に次々と必要な処置が行われることでしょう。施設によりますが私が所属していた周産期センターでもそのような特殊な治療が必要な患者さまの出産に際して事前に約20-40名程度のスタッフが情報を共有して、実際に手術室で機材などを配置して土曜の夕方などで時間の許す限りシミュレーションを行なっていました。近年治療成績が良くなっていると報告はされていますが、画期的な新技術などはもちろん重要ですが、それぞれの立場で力を合わせて地道な努力や改善を繰り返すことがより良い成績の土台になっているのではないかと思っています。
熟練した小児科医を含めた施設や治療チームが数十人かかって準備しないと対応できない状況にもかかわらず、出生前診断がついていなければ一般産院や病院の当直産科医師と助産師だけで対応することになりますが、マンパワーの少ない夜中にそのような状況になるようなことはなるべく避けたいものです。
そしてそのような状態になっていないかを妊娠中にお調べするのが当院で行う胎児ドックを始めとした出生前診断検査となります。
いかがでしたか?
聞きなれない病気かもしれませんが横隔膜ヘルニアに関しては治療の対応が可能な施設で分娩しないと救命が難しい病気の一つです。仮に中等症でも専門施設に到着するまでに正常側の肺までダメージを受けてしまっていては救命が難しい場合や後遺症が残るケースもあります。そのためには出生前診断が非常に重要です。
胎児超音波検査を専門としている友人の中には『「先天性横隔膜ヘルニア」を見つけるために出生前診断や胎児エコーを行なっていると言っても過言じゃない』という人もいます。確かに同感でそのくらい重要と感じます。診断はけして簡単ではありませんが基本的なトレーニングをしっかりと積めばしこの疾患であれば典型的なものなら妊娠13週頃の初期ドックである程度診断がつく病気になります。
私は胎児ドックを受けようか受けないか迷われている方からご相談を受けた場合受けられることをおすすめしていますが、このような病気が見つかることもあるからなんです。一般の妊婦健診で見つかりますかとたまに訊かれますが見つかる場合もあれば見つからない場合もあるでしょうとしかお答えできません🤔
年々治療成績が向上していてこれからも治療の向上が期待できる疾患です。そのためのは出生前診断がさらに重要になっていくでしょう。
私はこのような診断や治療には20数年ですが携わらさせていただいて、こうした準備の上無事に出産や帝王切開が終了した直後に患者様がお部屋にもどる準備が整う数分間ですが患者様に「無事予定通りにいきましたよ。赤ちゃん大丈夫そうだったよ〜」と言いながら手術室(時には分娩室)からでる時がとっても好きな瞬間でした。(普段は忙しくて疲れている毎日でしたが💦)そして私たちの超音波の診断を信じてついてきてくれる患者さま、そして脇目も振らずに治療にあたってくれる小児科、小児外科、麻酔科、産婦人科病棟スタッフたちにはそりゃもう毎回毎回感謝しかありませんでした。
クリニックを開設した今は帝王切開をすることも分娩を行うこともしなくなりましたがその代わりに友人の話にもありましたがそういった病気の赤ちゃんを一人でも多くお助けするお手伝いができるようになることがこのクリニックの使命であると考えています。
当クリニックではそのような分野でホントに微力ながら貢献できればと思っています。
あと当院で超音波の研修や見学をしたいとお考えのドクターがいらっしいましたらお声かけ下さいませ。(研修のあとには当ブログにてご出演していただきますが😁)
当院では頑張るママを全力で応援いたします!
#よりおか胎児クリニック #胎児ドック #妊婦健診 #NT #くびのむくみ #NIPT #遺伝 #遺伝カウンセリング #初期ドック #中期ドック#絨毛検査 #羊水検査 #染色体検査 #4Dエコー #天王寺#阿倍野区#大阪#妊娠#産婦人科#先天性横隔膜ヘルニア#出生前診断#CDH #FETO#EXIT